Vous souvenez-vous de cette insouciance, quand une simple éraflure d’enfance guérissait sans laisser de trace ? Aujourd’hui, une ancienne cicatrice semble soudainement s’épaissir, rougir, s’étendre au-delà de la zone touchée. Ce phénomène, loin d’être anodin, correspond souvent à une réponse cutanée particulière : la cicatrisation excessive. Plutôt que de se résorber, le tissu continue de se former, générant une bosse ferme, parfois douloureuse. Il s’agit probablement d’une chéloïde - une particularité qui mérite attention.
Comprendre les mécanismes de la cicatrice chéloïde
Derrière ce relief anormal se cache un processus biologique bien précis. Normalement, après une lésion, les fibroblastes - ces cellules responsables de la production de collagène - se mettent au travail pour réparer la peau, puis s’arrêtent une fois la plaie comblée. Dans le cas d’une chéloïde, cette activité devient incontrôlée. On parle alors de prolifération fibroblastique anormale, conduisant à un excès de tissu cicatriciel qui dépasse largement les limites de la lésion initiale.
Qu'est-ce qu'une chéloïde sur le plan biologique ?
Contrairement à une cicatrice hypertrophique, qui reste confinée à la zone lésée, la chéloïde envahit progressivement la peau saine environnante. Ce comportement quasi tumoral est le signe d’un dysfonctionnement de la phase de remodelage de la cicatrisation. Le tissu produit est dense, rigide, et ne régresse pas spontanément. Pour obtenir un avis médical précis et envisager un protocole de soin adapté, il est essentiel de consulter un spécialiste de la cicatrice chéloïde.
Les facteurs de risque et prépositions génétiques
Si tout le monde peut développer une chéloïde, certaines personnes sont bien plus prédisposées. Les antécédents familiaux jouent un rôle majeur, suggérant une composante héréditaire forte. Les peaux à pigmentation foncée semblent particulièrement concernées, avec une fréquence plus élevée observée chez les personnes d’origine afro-caribéenne ou asiatique. Des zones comme le thorax, les épaules ou les lobes d’oreilles sont fréquemment touchées, notamment après un piercing, une acné profonde ou une chirurgie mineure.
Différencier chéloïde et cicatrice hypertrophique
Le diagnostic différentiel est crucial. Toutes les cicatrices épaisses ne sont pas des chéloïdes. La cicatrice hypertrophique, elle, apparaît rapidement après la blessure, reste limitée à la plaie et tend à s’atténuer avec le temps. La chéloïde, en revanche, peut se manifester des semaines, voire des mois plus tard, et continue de croître de manière imprévisible. Elle ne régresse pas seule, ce qui la distingue nettement sur le plan évolutif.
Identifier les symptômes et l'évolution cutanée
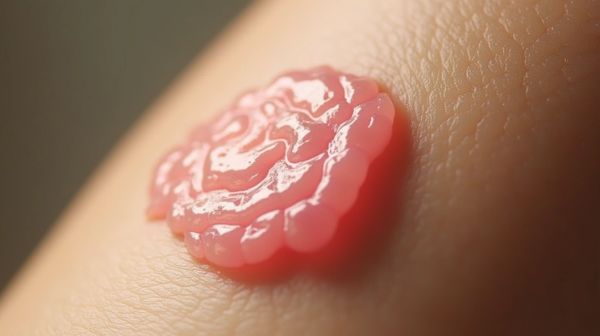
Les signes cliniques d’une chéloïde ne se limitent pas à une simple question d’esthétique. Si son aspect peut fortement impacter le bien-être psychologique, l’inconfort physique n’est pas à négliger.
Les signes physiques caractéristiques
Visuellement, la chéloïde est reconnaissable à sa texture ferme, souvent luisante ou lisse. Sa couleur varie selon la carnation : elle peut aller du rose pâle au rouge vif, voire au brun foncé. Sa forme est irrégulière, avec des extensions progressant en "crabe" sur la peau saine. Le volume est palpable, parfois conséquent, surtout sur des zones mobiles comme les épaules ou le cou.
L'inconfort au quotidien : sensations et douleurs
Entre les démangeaisons persistantes, les sensations de tiraillement ou la douleur au toucher, vivre avec une chéloïde peut devenir contraignant. Le frottement des vêtements, un sac à dos ou même une ceinture peut provoquer une irritation constante. Sur certaines localisations, comme derrière l’oreille ou au niveau du sternum, le simple mouvement du buste peut être source de gêne. Cet impact fonctionnel et psychosocial est loin d’être négligeable.
Les solutions médicales pour atténuer le relief
Heureusement, plusieurs approches existent pour limiter la progression et améliorer l’apparence de ces cicatrices. Le choix du traitement dépend du stade, de la localisation et de la réactivité de la lésion.
Traitements de première intention : pressothérapie et gels
Les pansements en silicone et les plaques compressives sont souvent les premières armes recommandées. Appliqués quotidiennement pendant plusieurs mois, ils exercent une pression constante qui limite l’apport sanguin aux fibroblastes hyperactifs, freinant ainsi leur activité. Leur efficacité est maximale en prévention ou dans les premiers mois de formation du tissu.
- ✅ Utilisation simple et non invasive
- ✅ Accessible sans prescription
- ✅ Recommandé pour les zones planes (thorax, épaule)
Injections et techniques dermatologiques
Les injections de corticoïdes intra-lésionnels (comme la triamcinolone) permettent de réduire l’inflammation et de ramollir le tissu. Elles sont généralement répétées toutes les 4 à 6 semaines. Le laser pulsé ou la cryothérapie peuvent compléter cette prise en charge, en ciblant la vascularisation excessive ou en aplanissant le relief. Ces méthodes ne sont pas miracles, mais elles offrent des résultats tangibles, surtout en combinaison.
Protocoles avancés et approches innovantes
Pour les formes résistantes ou volumineuses, des protocoles plus sophistiqués s’imposent. L’idée force ? Agir sur plusieurs fronts à la fois.
Le traitement par Plexr et technologies plasma
Le Plexr utilise l’énergie du plasma pour provoquer une sublimation contrôlée du tissu cicatriciel, sans incision chirurgicale. Cette technique permet de lisser le relief progressivement, en préservant les tissus sains environnants. Elle est particulièrement adaptée aux zones sensibles comme le visage ou le cou. L’intervention, réalisée sous anesthésie locale, nécessite un praticien expérimenté pour limiter les risques de récidive.
La chirurgie : une option sous haute surveillance
L’exérèse chirurgale seule comporte un risque élevé de récidive - parfois supérieur à 50 %. C’est pourquoi elle n’est jamais pratiquée isolément. Elle s’inscrit dans un protocole combiné : l’ablation est suivie immédiatement par des injections de corticoïdes ou une radiothérapie superficielle, associée à un port rigoureux de pansements compressifs. Sans cette stratégie, on court le risque d’aggraver la situation.
Synthèse des options thérapeutiques
Chaque patient est unique, et le traitement doit être adapté à son cas. Un tableau comparatif aide à y voir plus clair.
| 🩹 Technique | 🎯 Indication principale | ⏱️ Contrainte | 🎯 Objectif |
|---|---|---|---|
| Injections de corticoïdes | Chéloïde modérée, douloureuse ou en croissance | Mensuelle, plusieurs séances | Réduction du volume et des démangeaisons |
| Laser / Plexr | Relief marqué, zones sensibles | 1 à 3 séances espacées | Lissage du relief et amélioration de la couleur |
| Compression + silicone | Prévention ou traitement précoce | Port continu sur plusieurs mois | Stabilisation de la croissance |
Les questions les plus habituelles
J'ai eu une chéloïde sur le lobe de l'oreille après un piercing, est-ce que je peux me faire repercer ?
Le risque de récidive est très élevé, surtout sans mesure préventive. Répercer sans protocole adapté (pression post-opératoire, surveillance rapprochée) revient à jouer avec le feu. Il vaut mieux renoncer ou, à tout le moins, envisager cette option avec un dermatologue expérimenté.
Comment le Plexr parvient-il à agir sur un tissu aussi dense sans incision ?
Le dispositif génère un arc de plasma qui sublime - autrement dit, vaporise - les couches superficielles de la cicatrice, couche par couche. L’énergie ciblée détruit le tissu anormal sans brûler les zones adjacentes, permettant une régénération plus harmonieuse.
Utilise-t-on de plus en plus la toxine botulique pour stabiliser ces cicatrices ?
Des études récentes explorent cette piste : en réduisant la tension cutanée autour de la plaie, la toxine botulique pourrait limiter la stimulation des fibroblastes. Il s’agit encore d’une approche complémentaire, mais prometteuse dans la prévention des chéloïdes sur chirurgies à risque.
Si mon traitement médical ne fonctionne pas, quels sont mes recours ?
Un échec thérapeutique n’est pas une fatalité. Des protocoles plus lourds, combinant chirurgie et soins adjuvants, peuvent être envisagés. Le praticien a une obligation de moyens, pas de résultats - mais il doit vous accompagner vers les solutions les plus adaptées à votre situation.

